Метформін
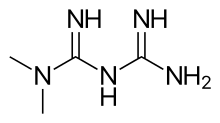
Метформін (лат. Metforminum, англ. Metformin) — таблетований цукрознижувальний лікарський засіб класу бігуанідів для прийому всередину.[2] Цей препарат застосовується для лікування цукрового діабету ІІ типу, особливо у осіб із надлишковою масою тіла та ожирінням, але виключно у осіб із збереженою функцією нирок.[3][4][5] Проводяться дослідження по застосуванню метформіну при гестаційному діабеті і синдромі полікістозних яєчників. Ефективність метформіну досліджувалась і при інших захворюваннях, у розвитку яких важливим фактором є резистентність до інсуліну.
 | |
|---|---|
Метформін
| |
| Систематизована назва за IUPAC | |
| N,N-Dimethylimidodicarbonimidic diamide | |
| Класифікація | |
| ATC-код | A10 |
| PubChem | |
| CAS | |
| DrugBank | DB00331 |
| Хімічна структура | |
| Формула | C4H11N5 |
| Мол. маса | 129,164 г/моль |
| Фармакокінетика | |
| Біодоступність | 50—60% |
| Метаболізм | не метаболізується |
| Період напіввиведення | 6,2 год. |
| Екскреція | Нирки |
| Реєстрація лікарського засобу в Україні | |
| Назва, фірма-виробник, країна, номер реєстрації, дата | ГЛЮКОФАЖ, «Мерк Санте», Іспанія/Франція UA/3994/01/02 20.08.2015-20/08/2020 МЕТАФОРА®, АТ «Київський вітамінний завод», Україна UA/18164/01/01 26.06.2020 26.06.2025 СІОФОР® 500, «БЕРЛІН-ХЕМІ АГ (МЕНАРІНІ ГРУП)»/«Менаріні-Фон Хейден ГмбХ», Німеччина UA/3734/01/02 03.12.2010-03/10/2015 ДІАФОРМІН ПАТ «Фармак», Україна UA/11857/03/02 30.01.2014-30/01/2019 [1] |
При правильному застосуванні метформіну кількість побічних ефектів є незначною (найчастіше виникають шлунково-кишкові розлади), і також незначним є ризик виникнення гіпоглікемії. При передозуванні препарату і призначенні його хворим із протипоказами до застосування найсерйознішою проблемою є лактатацидоз (накопичення молочної кислоти у крові), але інших небезпек, пов'язаних із тривалим застосуванням метформіну, немає. Метформін також сприяє зниженню рівня холестерину ЛПНЩ і тригліцеридів, і його застосування не сприяє збільшенню маси тіла. Окрім цього, це єдиний антидіабетичний препарат, який сприяє зниженню смертності від серцево-судинних ускладнень при цукровому діабеті. Метформін входить до списку життєво необхідних лікарських засобів ВОЗ разом із іншим пероральним протидіабетичним засобом глібенкламідом.[6]
Історія створення
ред.Метформін уперше описаний у науковій літературі в 1922 році Емілем Вернером і Джеймсом Беллом як проміжний продукт у синтезі N, N -диметилгуанідину.[7] У 1929 році Слотта і Чеше виявили цукрознижуючу дію метформіну в кролів та відзначили, що він мав найсильнішу цукрознижуючу дію з усіх бігуанідів, котрі вивчали ці дослідники.[8] Але результати цих досліджень були забуті, як і дослідження інших похідних бігуанідину, таких як синталін, на фоні популярності інсуліну.[9]
Інтерес до метформіну повернувся у кінці 40-х років ХХ століття. У 1950 році встановлено, що метформін, на відміну від інших подібних хімічних сполук, не знижує артеріальний тиск і частоту серцевих скорочень у тварин.[10] у цьому ж році філіппінський лікар Еусебіо Гарсіа[11] застосовував метформін (який він називав флюаміном) у лікуванні грипу. Він відзначив, що препарат «знижує рівень цукру в крові до мінімального фізіологічного рівня» під час лікування пацієнтів і є нетоксичним. Гарсіа також вважав, що метформін має бактеріостатичну, противірусну, протималярійну, жарознижуючу та знеболювальну дію.[12] У 1954 році польський фармаколог Януш Супневський у серії статей[13] не зумів підтвердити більшість із вищеперерахованих ефектів у людини, в тому числі цукрознижуючий ефект, але спостерігав деяку противірусну активність препарату.[14][15]
У лікарні Сальпетрієр французький діабетолог Жан Стерн вивчав цукрознижуючі властивості галегіну (алкалоїду, виділеного із козлятника лікарського), який структурно пов'язаний із метформіном, та вивчав його короткотермінове застосування як протидіабетичного засобу до розробки синталінів.[16] Пізніше, коли Стерн працював у лабораторіях «Aron» у Парижі, він повторно досліджував цукрознижуючу активність метформіну та інших бігуанідів. Стерн першим спробував застосувати метформін для лікування цукрового діабету; він придумав назву «Глюкофаж» (фр. «Glucophage» — пожирач глюкози) для цього препарату, та опублікував результати своїх досліджень у 1957 році.[9][16]
Із 1958 року метфомін став доступним у Британському національному формулярі, та розпочався його продаж у Великій Британії.[17]
Але широкий інтерес до метформіну відродився лише після виведення із аптечного обігу інших бігуанідів у 70-х роках ХХ століття. Метформін був допущений до медичного застосування в Канаді у 1972 році[18], а у США він був схвалений FDA для лікування цукрового діабету ІІ типу лише в 1994 році.[19] Першою торговою назвою метформіну в США був «Глюкофаж», вироблений по ліцензії компанією «Bristol-Myers Squibb», продаж якого розпочався у США 3 березня 1995 року.[20] Генерики препарату доступні наразі у багатьох країнах, і, на думку багатьох дослідників, метформін став найчастіше використовуваним антидіабетичним препаратом.[16][21]
Синтез і властивості речовини
ред.Стандартний синтез метформіну вперше описаний у 1922 році. Він утворюється під час реакції гідрохлориду диметиламіну з 2-ціаногуанідином (диціандіамід) при нагріванні:[7][22]
У відповідності з процедурою, описаною у 1975 році у патенті «Aron»[23] та Енциклопедії фармакологічного виробництва (англ. Pharmaceutical Manufacturing Encyclopedia)[24] еквімолярну кількість диметиламіну і 2-ціаногуанідину розчиняють у толуолі, охолоджуючи суміш для отримання концентрованого розчину, а потім повільно додають еквімолярну кількість хлористого водню. Отримана суміш починає кипіти самостійно, і після охолодження утворюється осад гідрохлориду метформіну із виходом 96 %.
До 2005 року вчені помилково[25] вважали, що метформін знаходиться у протонованій таутомерній формі. Різниця енергій між правильним таутомером і уявним складала близько 9 ккал/моль. Препарат застосовується у вигляді гідрохлориду метформіну, структура якого також уточнена.[26]
У 2008 році опублікований опис покращеного (екологічно чистого, із використанням лише кількох міліграмів реагентів та кількох крапель розчинника) методу синтезу метформіну, який полягає у вигляді п'ятихвилинної реакції з використанням ультрависокочастотного випромінювання[27]
Фармакодинаміка
ред.Метформін знижує концентрацію глюкози в крові шляхом інгібування утворення глюкози (глюконеогенезу) в печінці.[28] У хворих цукровим діабетом швидкість глюконеогенезу втричі вища за норму. Метформін знижує цей показник більш ніж на третину.[29] Метформін активує АМФ-активовану протеїнкіназу (АМФК) — фермент печінки, який грає роль у рецепції інсуліну, а також у всьому енергетичному балансі організму та метаболізмі глюкози і жирів.[30] Активація АМФК необхідна для запуску інгібуючого ефекту метформіну на глюконеогенез у печінці.[31] У дослідженні. опублікованому в 2008 році, механізм дії метформіну був описаний більш детально. Дане дослідження показало, що активація АМФК необхідна для збільшення експресії білка SHP (англ. Small heterodimer partner), який, у свою чергу, пригнічує експресію фосфоенолпіруваткарбоксикінази і глюкозо-6-фосфатази, які беруть участь у глюконеогенезі.[32] Метформін часто застосовують у дослідженнях AICA (англ. aminoimidazole carboxamide) рибонуклеотиду як агоніста АМФК. Механізм активації бігуанідами АМФК поки що залишається невідомим, проте дослідження показують, що метформін підвищує кількість цитозольного АМФ.[33]
У дослідженнях показано, що метформін має помірну здатність до інгібування дихального комплексу І4; і, ймовірно, що дана властивість препарату лежить у основі його механізму дії.[34]
Окрім пригнічення глюконеогенезу в печінці метформін підвищує чутливість тканин до інсуліну, збільшує периферичне захоплення глюкози (шляхом фосфорилювання фактору GLUT-4), підвищує окислення жирних кислот[35] та зменшує всмоктування глюкози зі шлунково-кишкового тракту. Підвищення периферичної утилізації глюкози ймовірно пов'язано із покращенням зв'язування інсуліну з інсуліновими рецепторами.[36] АМФК, імовірно, також відіграє у цьому певну роль, тому що призначення метформіну призводить до підвищення активності АМФК у скелетних м'язах.[37] Відомо, що АМФК викликає синтез GLUT4 на плазматичній мембрані, внаслідок чого відбувається незалежний від інсуліну процес поглинання глюкози. Деякі метаболічні ефекти метформіну, найімовірніше, відбуваються за АМФК-незалежними механізмами; дослідження у 2008 році показало, що метаболічні ефекти метформіну в міокарді можуть виникати незалежно від змін у активності АМФК і можуть бути спричиненими p38 МАРК (англ. p38 mitogen-activated protein kinases) і РКС-залежними механізмами.[38]
Метформін знижує концентрацію у крові тригліцеридів, холестерину та ліпопротеїнів низької щільності (при визначенні концентрації натще) та не змінює концентрацію ліпопротеїнів іншої щільності. Окрім цього, препарат стабілізує або знижує масу тіла. При відсутності у крові інсуліну терапевтичні властивості метформіну не спостерігаються. Препарат не викликає гіпоглікемічних реакцій. Метформін покращує фібринолітичні властивості крові внаслідок пригнічення інгібітора активатора профібринолізину (плазміногену) тканинного типу.
При застосуванні метформіну рівень глюкози у крові може знизитись на 20 %, а вміст глікозильованого гемоглобіну — на 1,5 %. Монотерапія метформіном у порівнянні із застосуванням інших пероральних цукрознижуючих засобів (піоглітазоном, акарбозою, похідними сульфонілсечовини), а також у порівнянні з дієтою, інсуліном і плацебо знижує ризик розвитку інфаркту міокарду, а також знижує загальну смертність у популяції осіб із інсулінонезалежним цукровим діабетом, про що повідомлено в систематичному огляді 29 клінічних досліджень, опублікованих у Кокранівській бібліотеці.[39][40][41]
Фармакокінетика
ред.Абсолютна біодоступність метформіну (натще) складає 50—60 %, прийом препарату з їжею знижує його максимальну концентрацію в крові на 40 % і збільшує на 35 хвилин час досягнення його максимальної концентрації у крові.[42][43] Абсорбція метформіну оцінюється у межах 48—52 %. Метформін швидко всмоктується у шлунково-кишковому тракті, максимальна концентрація препарату в крові досягається протягом 1—3 годин (1,81—2,69 г) при застосуванні лікарської форми із негайним вивільненням і 4—8 годин при застосуванні лікарської форми із сповільненим вивільненням.[42][43] Концентрація препарату в крові не перевищує 1 мкг/мл (протягом 24—48 годин після застосування). Метформін лише в незначній кількості зв'язується з білками плазми крові, про що свідчить дуже високий об'єм його розподілу (654 ± 358 л після прийому однократної дози 850 мг). Постійний ефект спостерігається зазвичай за 1—2 доби після початку застосування препарату.[42]
Метформін не метаболізується. Препарат виводиться з організму із сечею шляхом канальцевої секреції, та не визначається у плазмі крові через 24 години після однократного перорального застосування.[42][44] Середній період напіввиведення із плазми крові становить 6,2 години (початковий — від 1,7 до 3 год., кінцевий — від 9 до 17 годин).[42] Метформін розподіляється (та ймовірно накопичується) в еритроцитах зі значно більшим періодом напіввиведення: 17,6 годин[42] (є повідомлення про тривалість періоду напіввиведення 18,5-31,5 годин при одноразовому застосуванні у осіб, що не хворіють на цукровий діабет).[44]
Показання до застосування
ред.| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Лікування цукрового діабету
ред.Основним показанням до призначення метформіну є лікування цукрового діабету ІІ типу, особливо в осіб з надлишковою вагою. У цій групі пацієнтів, які лікувались препаратом 10 років і більше, метформін знижував ризик ускладнень цукрового діабету і загальну смертність у групі в цілому на 30 % в порівнянні з інсуліном та препаратами сульфонілсечовини (глібенкламідом і хлорпропамідом) та на 40 % у порівнянні із групою, рекомендації для якої обмежились призначенням дієтичного харчування.[45][46] Ця різниця зберігається у хворих, спостереження за якими продовжувались 5—10 років після закінчення даного дослідження.[47] Оскільки більш ретельний контроль рівня глюкози у крові при застосуванні метформіну знижує ризик пов'язаних із діабетом кінцевих точок у хворих цукровим діабетом із надлишковою вагою, і це пов'язано із меншою імовірністю збільшення маси тіла і меншою кількістю приступів гіпоглікемії, ніж у групах пацієнтів, які застосовують інсулін і препарати сульфонілсечовини, метформін може бути препаратом вибору в групі таких пацієнтів.[45][48]
При застосуванні метформіну ризик виникнення гіпоглікемії значно нижчий, ніж при застосуванні препаратів сульфонілсечовини[49][50], хоча виникнення таких приступів імовірне при інтенсивних фізичних навантаженнях, енергетичному голодуванні або при застосуванні метформіну разом із іншими цукрознижуючими препаратами.[51][52] При застосуванні метформіну відсутній ризик збільшення маси тіла та спостерігається помірне зниження рівня ліпопротеїнів низької щільності і тригліцеридів у плазмі крові.[49][50] Окрім цього, метформін може застосовуватися у комплексному лікуванні ожиріння разом із іншими препаратами.
Експериментальні покази
ред.Метформін усе частіше застосовується у лікуванні синдрому полікістозних яєчників[53], неалкогольних жирових захворювань печінки[54] та передчасному статевому дозріванні[55] — інших захворюваннях, які супроводжуються резистентністю до інсуліну. Ці покази до застосування натепер вважаються експериментальними. Переваги застосування метформіну при неалкогольних жирових захворюваннях печінки вивчені ще недостатньо[56], хоча згідно з результатами кількох рандомізованих клінічних досліджень виявлено значне покращення при його застосуванні у пацієнтів із даними захворюваннями, але доказів позитивного впливу метформіну при даній патології ще недостатньо.[57][58]
Предіабет
ред.Лікування метформіном осіб, які мають ризик розвитку цукрового діабету ІІ типу, може зменшити імовірність розвитку цього захворювання, хоча значно краще для цієї мети підходять інтенсивні фізичні навантаження та корекція харчування. У великому дослідженні в США, що відоме під назвою «Програма профілактики цукрового діабету». учасники були розділені на три групи. Одна з груп отримувала плацебо, інша метформін, а третя група отримала рекомендації по змінах у способі життя, усі групи спостерігались у середньому протягом 3 років. Інтенсивна програма зміни способу життя включала 16 уроків вивчення дієти та фізичних вправ; учасникам дослідження було поставлене завдання знизити масу тіла на 7 % та дотримуватись фізичної активності не менше, ніж 150 хвилин на тиждень. Захворюваність на цукровий діабет була на 58 % нижчою у групі з модифікацією способу життя та на 31 % у групі, що отримувала метформін. Серед молодих людей із більш високим індексом маси тіла зміна способу життя не була більш ефективною за метформін, а для людей похилого віку із низьким індексом маси тіла метформін не був ефективнішим за плацебо у профілактиці цукрового діабету.[59] Після 10 років спостережень захворюваність цукровим діабетом була на 34 % нижчою у групі з модифікацією способу життя і на 18 % нижчою в групі, яка отримувала метформін.[60] Із результатів прведених досліджень незрозумілим залишається питання, чи сповільнює метформін прогресування предіабету у цукровий діабет (справжній профілактичний ефект), чи зниження ризику розвитку цукрового діабету виникло внаслідок цукрознижуючого ефекту метформіну (лікувальний ефект).[61]
Синдром полікістозних яєчників
ред.Для лікування синдрому полікістозних яйників у кінці 80-х років ХХ століття було запропоновано протидіабетичні препарати, оскільки при даному захворюванні часто виникає резистентність до інсуліну.[62] Уперше про застосування метформіну при синдромі полікістозних яйників повідомлялось у невеликому дослідженні, яке проводилось у Андському університеті у Венесуелі.[63][64] Національний інститут здоров'я Великої Британії у 2004 році рекомендував жінкам із синдромом полікістозних яйників та індексом маси тіла більше 25 застосовувати метформін для лікування ановуляторного синдрому і безпліддя, коли застосування інших методів лікування не принесло позитивних результатів.[65] Проте у двох великих клінічних дослідженнях, які проводились у 2006—2007 роках, отримано переважно негативні результати: застосування метформіну при синдромі полікістозних яйників не є ефективнішим за плацебо, а комбінація метформіну з кломіфеном не є ефективнішою, ніж монотерапія кломіфеном.[66][67] Із урахуванням результатів даних досліджень, у наступних оглядах відзначається, що великі рандомізовані контрольовані дослідження в цілому не підтвердили перспективність такої терапії, яку було запропоновано в невеликих ранніх дослідженнях. Міжнародні рекомендації по лікуванню не рекомендують метформін як засіб першої лінії для лікування синдрому полікістозних яйників[68] або взагалі не рекомендують його застосування, за виключенням жінок зі зниженням толерантності до глюкози.[69] У міжнародних рекомендаціях вказується, що кломіфен є препаратом першої лінії для лікування синдрому полікістозних яйників, а також наголошується на важливості зміни способу життя незалежно від медикаментозного лікування.
На думку частини вчених, систематичний огляд 4 порівняльних досліджень метформіну і кломіфену вказує на їх однакову ефективність у лікуванні безпліддя, спричиненого синдромом полікістозних яйників.[70] Редакційна рада «BMJ» зазначила, що 4 дослідження дали позитивні результати застосування метформіну в пацієнток, у яких застосування кломіфену було неефективним, та запропонувала застосовувати метформін як препарат другої лінії, у випадках неефективності застосування кломіфену.[71] У іншому огляді метформін рекомендується як препарат першої лінії для лікування синдрому полікістозних яйників у зв'язку із тим, що він не тільки впливає на зниження явища ановуляції, але й позитивно впливає на резистентність до інсуліну, гірсутизм та ожиріння, що часто пов'язані із синдромом полікістозних яйників.[72] Кокранівський огляд, який включає 27 рандомізованих клінічних досліджень, показав, що метформін покращує овуляцію та сприяє настанню вагітності, особливо у поєднанні з кломіфеном, але при цьому не збільшується число живонароджених немовлят.[73]
Гестаційний діабет
ред.Кілька оглядових та рандомізованих досліджень вказують на те, що метформін так само ефективний і безпечний, як і інсулін, у лікуванні гестаційного діабету[74][75][76], а згідно результатів невеликих досліджень по типу «випадок-контроль» отримані дані, що діти цих матерів, які отримували під час вагітності метформін замість інсуліну, можуть бути здоровішими у неонатальному періоді.[77] Але незважаючи на отримані дані, після опублікування вищезазначених досліджень були виявлені певні проблеми з інтерпретацією їх результатів, і тому досі відсутні точні докази довготривалої безпеки матері та дитини при застосуванні метформіну.[78]
Додаткові ефекти, виявлені під час досліджень
ред.Велике дослідження, проведене у вигляді «випадок-контроль», яке проводилось у MD Anderson Cancer Center, показало, що метформін може сприяти значному зниженню ризику розвитку раку підшлункової залози. Ризик раку підшлункової залози в учасників дослідження, які приймали метформін, був на 62 % нижчий, ніж у тих учасників дослідження, які не приймали лікарських препаратів; а в учасників дослідження, які приймали інсулін або препарати сульфонілсечовини, виявлено підвищення ризику розвитку раку підшлункової залози відповідно у 5 разів і 2,5 рази у порівнянні з тими учасниками дослідження. які не приймали лікарських препаратів. У дослідженні були певні обмеження, але причина цього зниження ризику поки що є незрозумілою.[79] Спостереження, проведені в Університеті Данді, виявили зниження кількості випадків раку на 25-37 % у хворих діабетом, які приймали метформін.[80][81]
Кілька епідеміологічних досліджень та досліджень «випадок-контроль» вказують на те, що хворі на цукровий діабет, які приймають метформін, можуть мати меншу ймовірність захворіти на рак у порівнянні з тими пацієнтами, які приймають інші цукрознижуючі засоби. Причини цього поки що залишаються невідомим, а результати цього дослідження потребують підтвердження в контрольованих дослідженнях.[82]
Одне рандомізоване контрольоване дослідження вказує на те, що метформін гальмує збільшення маси тіла у хворих, які приймають атипові антипсихотичні препарати, особливо у поєднанні зі зміною образу життя (навчання, дієта і фізичні вправи).[83]
У експерименті, проведеному в Національному інституті вивчення пробем старіння, тривалість життя мишей, які отримували метформін у відносно низьких дозах, збільшилась приблизно на 5 % у порівнянні із звичайною тривалістю життя мишей, і окрім цього, спостерігався більш пізній початок захворювань, пов'язаних із віком. Проте більш високі дози препарату виявились токсичними, і тривалість життя мишей, які отримували вищі дози метформіну, була невисокою.[84]
Згідно повідомлень преси, вчені у США мають провести велике клінічне дослідження щодо ймовірності подовження життя осіб, які приймають метформін, та мають намір з початку 2016 року залучити до цього дослідження понад 3000 осіб у віці 70—80 років, у яких діагностовано рак, серцеві захворювання, старече недоумство або існує високий ризик виникнення даних захворювань. Дослідники сподіваються, що застосування метформіну дозволить збільшити середню тривалість життя людини до 110—120 років, оскільки подібні результати отримані в експериментах на лабораторних тваринах.[85]
Протипоказання
ред.Метформін протипоказаний особам, що мають будь-які стани, що підвищують ризик виникнення лактатацидозу, в тому числі захворювання нирок (при рівні креатиніну в крові більше 150 мкм/л[86], хоча цей рівень є радше умовною межею), легень та печінки, алкоголізм. Згідно інформації виробників препарату, серцева недостатність, у тому числі нестабільна або гостра застійна серцева недостатність, підвищує ризик розвитку лактатацидозу при застосуванні метформіну.[87] Але систематичний огляд контрольованих клінічних досліджень у 2007 році показав, що метформін є єдиним протидіабетичним препаратом, який є нешкідливим для хворих із серцевою недостатністю, та може зменшити смертність у порівнянні з іншими цукрознижуючими засобами.[88]
Рекомендовано також припинити застосування метформіну за дві доби перед будь-яким обстеженням із введенням йодовмісних рентгенодіагностичних препаратів (наприклад, при КТ або ангіографії), оскільки рентгенконтрастна речовина може тимчасово знижувати функцію нирок, що може опосередковано призводити до виникнення лактатацидозу, а також уповільнювати виведення метформіну з організму.[89][90] Рекомендовано відновлювати прийом метформіну через дві доби після застосування ретгеноконтрастних препаратів, після того, як відновлюється функція нирок.[89][90]
Протипоказами до застосування метформіну є також підвищена чутливість до препарату, гіперглікемічна кома, кетоацидоз, гострий інфаркт міокарду, дегідратація, низькокалорійна дієта (менш ніж 1000 ккал/добу), лактатацидоз (у тому числі в анамнезі), вагітність та перод годування грудьми.
Застереження до застосування
ред.Метформін застосовується з обережністю у пацієнтів старших 60 років та особам, що займаються важкою фізичною працею (підвищений ризик виникнення лактатацидозу).
Побічна дія
ред.Травна система
ред.Найчастішими побічними ефектами метформіну — шлунково-кишкові розлади, в тому числі металічний присмак у роті, зниження апетиту, діарея, нудота, блювання, кишкові кольки і метеоризм. При застосуванні метформіну побічні ефекти з боку травної системи виникають частіше, ніж при застосуванні інших протидіабетичних препаратів.[50]
У клінічному дослідженні, у якому взяло участь 286 пацієнтів; 53,2 % із 141 учасників, які приймали метформін із негайним вивільненням, повідомили про виникнення діареї у порівнянні з 11,7 % у групі плацебо; і 25,5 % повідомили про виникнення нудоти і блювання у порівнянні з 8,3 % у групі плацебо.[91]
Шлунково-кишкові розлади можуть створювати великі незручності пацієнту, вони виникають частіше при першому застосуванні препарату або при збільшенні його дози. Появі цих ускладнень можна запобігти, якщо розпочинати прийом препарату із низьких доз (1—1,7 г на добу) із поступовим збільшенням дози. Шлунково-кишкові розлади при постійному і тривалому застосуванні виникають рідше.
Тривале застосування метформіну пов'язане із підвищенням рівня гомоцистеїну[92] та порушенням всмоктування вітаміну B12.[93][94] Високі дози препарату і його тривале застосування пов'язані із підвищенням захворюваності на недостатність вітаміну B12[95], і частина вчених рекомендує проводити раннє виявлення і профілактику таких станів.[96]
Лактатацидоз
ред.Лактатацидоз є найважчим побічним ефектом, який може виникнути при застосуванні бігуанідів. Інший бігуанід, фенформін, відкликаний із фармацевтичного ринку у зв'язку із високим ризиком розвитку лактатацидозу (40—64 випадки на мільйон людино-років). Але метформін є безпечнішим за фенформін.[97] Це ускладнення призастосуванні метформіну спостерігається вкрай рідко, і більшість таких випадків пов'язані із супутніми станами, такими як порушення функції печінки або нирок.[98]
Метаболізм молочної кислоти у печінці при застосуванні метформіну сповільнюється у зв'язку з тим, що лактат є субстратом для печінкового глюконеогенезу — процесу, який інгібує метформін. У здорових осіб цей надлишок просто видаляється за допомогою інших механізмів (у тому числі виведення нирками. якщо їх функція непорушена), і відбувається лише незначне підвищення рівня лактату в крові.[49] Але при порушеннях функції нирок виведення метформіну і лактату уповільнюється, що призводить до збільшення їх концентрації у крові та внаслідок цього призводить до виникнення лактатацидозу за рахунок накопичення молочної кислоти. Оскільки метформін знижує поглинання печінкою лактату, будь-який стан, що може спричинити лактатацидоз, є протипоказом до його застосування. Найчастішими причинами виникнення лактатацидозу є алкоголізм (унаслідок виснаження запасів НАД+), серцева недостатність та захворювання дихальної системи (внаслідок насичення тканин киснем), а захворювання нирок є найчастішою причиною порушення виведення молочної кислоти з організму.[99]
Окрім цього, є припущення, що метформін підвищує утворення лактату в тонкому кишечнику, що потенційно може сприяни розвитку лактатацидозу в хврорих із факторами ризику.[28] Проте клінічне значення цього явища невідоме, а ризик метформін-індукованого лактатацидозу найчастіше пов'язаний із порушенням метаболізму молочної кислоти в печінці, а не збільшенням його утворення в тонкому кишечнику.[49][99][100]
Інші побічні ефекти
ред.у дослідженнях виявлено, що метформін знижує рівень тиреотропного гормону в крові хрорих на гіпотиреоз[101], а у чоловіків знижує рівень тестостерону.[102][103] Клінічне знчення цих явищ поки що невідоме. При алергії до препарату можливо виникнення висипань на шкірі, у поодиноких випадках спостерігається розвиток мегалобластної анемії.
У віх випадках виникнення побічних ефектів слід відмінити препарат або зменшити його дозу.
Взаємодія з іншими лікарськими препаратами
ред.Блокатор H2-гістамінових рецепторів циметидин призводить до збільшення концентрації метформіну в плазмі крові за рахунок зниження виведення препарату нирками[104], а оскільки метформін та циметидин виводяться шляхом канальцевої секреції, то катіонна форма циметидину може конкурувати із метформіном за один і той же шлях виведення із організму.[42] Невелике подвійне сліпе рандомізоване дослідження показало, що цефалексин також збільшує концентрацію метформіну в крові за аналогічним механізмом. Теоретично будь-який катіонний препарат (амілорид, дигоксин, морфін, прокаїнамід, хінідин, хінін, ранітидин, тріамтерен і ванкоміцин) може призвести до аналогічного ефекту.[42] Метформін несумісний із етанолом (виникнення лактатацидозу). З обережністю метформін призначають із непрямими антикоагулянтами. Похідні сульфонілсечовини, інсулін, акарбоза, інгібітори МАО, окситетрациклін, інгібітори АПФ, клофібрат, циклофосфамід і саліцилати посилюють дію метформіну. При одночасному застосуванні з пероральними глюкокортикоїдами та гормональними контрацептивними препаратами, адреналіном, глюкагоном, гормонами щитоподібної залози, похідними фенотіазину, тіазидними діуретиками, похідними нікотинової кислоти існує ймовірність зниження гіпоглікемічної дії метформіну. Ніфедипін підвищує всмоктування метформіну, збільшує його максимальну концентрацію та уповільнює його виведення з крові.
Форми випуску
ред.Метформін випускається у вигляді таблеток із негайним вивільненням діючого препарату по 0,25 та 0,5 г і таблеток із сповільненим вивільненням діючої речовини по 0,85 та 1,0 г.[2][105] Метформін випускається також у формі таблеток у комбінації з іншими пероральними цукрознижуючими препаратами: глібенкламідом[105], розиглітазоном, піоглітазоном, ситагліптином, вілдагліптином, саксагліптином, лінагліптином, алогліптином, репаглінідом, дапагліфлозином, канагліфлозином, акарбозою, гемігліптином, емпагліфлозином[106] та гліклазидом.[107]
Дозування
ред.Метформін застосовується перорально, під час або безпосередньо після їжі. Пацієнти, які не отримують інсулін, приймають препарат по 1 граму 2 рази на добу або по 500 мг 3 рази на добу перші три доби, пізніше з 4 до 14 дня — по 1 г 3 рази на добу. За 15 діб дозування метформіну можна зменшити з урахуванням конценрації глюкози у крові та сечі. Підтримуюча добова доза становить 1—2 г. Таблетки ретард (850 мг) приймають по одній зранку і ввечері. максимальна добова доза препарату становить 3 г. При одночасному застосуванні інсуліну в дозі до 40 од/добу режим дозування метформіну не змінюється, у таких випадках дозу інсуліну можна поступово знижувати (на 4—8 одиниць/добу через день). При дозі інсуліну більше 40 од/добу застосування метформіну та зниження дози інсуліну потребують обережності та проводяться виключно в стаціонарі.[108]
Передозування
ред.Огляд повідомлень про навмисні та ненавмисні випадки передозування метформіну, що проводився протягом 5 років, показав, що випадки серйозних побічних явищ препарату є рідкими, хоча у літніх пацієнтів вони можуть спостерігатися частіше.[109] Аналогічне дослідження, у якому зареєстровані випадки передозування аналізувалися у центрі контролу за отрутами Техасу протягом 2000—2006 років, показало, що застосування препарату в дозі більше 5 г на добу часто призводило до серйозних наслідків у дорослих.[110] У медичній літературі описані випадки виживання осіб, які свідомо приймали 63 г метформіну.[111] Випадки смертельного передозування метформіну трапляються, але рідко.[112][113][114] У здорових дітей дози менш ніж 1,7 г/добу не викликають значних токсичних ефектів.[115]
Найрозповсюдженішими симптомами передозування є нудота, блювання, біль у животі, діарея, тахікардія, сонливість, рідше гіперглікемія або гіпоглікемія.[110][113] Головним і потенційно найбільш небезпечним для життя ускладненням передозування метформіну є лактатацидоз, який призводить до накопичення молочної кислоти в організмі.[116][117] Хворі, у яких виявлено симптоми лактатацидозу, потребують негайної госпіталізації. Специфічний антидот при лактатацидозі відсутній. На початкових стадіях можливе застосування гідрокарбонату натрію, хоча великі дози цього засобу не рекомендуються у зв'язку із можливістю збільшення внутрішньоклітинного ацидозу.[114] При ацидозі, симптоми якого не зменшуються після застосування гідрокарбонату натрію, необхідно проведення стандартного гемодіалізу або безперервної вено-венозної гемофільтрації. Окрім цього, ці методи досить ефективні для видалення метформіну з плазми крові у зв'язку із тим, що метформін не зв'язується з білками плазми і є низькомолекулярною сполукою, а також для попередження накопичення лактату в крові.[118][119][120]
Визначення рівня метформіну в плазмі або сироватці крові можливе для контролю лікування, для підтвердження діагнозу передозування у госпіталізованих пацієнтів або при проведенні судово-медичної експертизи для встановлення причини смерті. Концентрація метформіну в крові зазвичай становить 1—4 мг/л у осіб, які застосовували препарат для лікування, 40—120 мг/л у осіб із передозуванням та 80-200 мг/л при смертельних випадках. найчастіше застосовуються хроматографічні методи визначення препарату.[121][122]
При застосуванні дози 85 г метформіну не спостерігався розвиток гіпоглікемії, навіть якщо при застосуванні такої дози препарату спостерігався лактатацидоз, який виникає як при передозуванні препарату, так і наявністю факторів ризику виникнення даного ускладнення. Ранніми симптомами лактатацидозу є підвищення температури тіла, біль у животі, міалгія, пізніше також спостерігаються тахіпное, запаморочення, порушення свідомості аж до розвитку коми.[2][108]
Застереження
ред.Під час лікування метформіном необхідно контролювати функцію нирок; визначення концентрації лактату необхідно проводити не рідше, ніж 2 рази на рік, а також при появі міалгії. При розвитку лактатацидозу слід негайно відмінити метформін. Не рекомендується призначення препарату в разі небезпеки розвитку дегідратації. При великих хірургічних втручаннях і травмах, а також опіках, інфекційних захворюваннях із лихоманковим синдромом, може виникнути потреба у відміні пероральних цукрознижуючих засобів та призначення інсуліну. При застосуванні метформіну з препаратами сульфонілсечовини необхідний ретельний контроль концентрації глюкози в крові. Комбіноване застосування метформіну з інсуліном рекомендовано проводити у стаціонарі.[2][108]
Примітки
ред.- ↑ Державний реєстр лікарських засобів України. Архів оригіналу за 9 січня 2016. Процитовано 26 лютого 2016.
- ↑ а б в г МЕТФОРМІН (METFORMINUM). Компендіум. Архів оригіналу за 18 квітня 2021. Процитовано 15 березня 2021.
- ↑ Clinical Guidelines Task Force, International Diabetes Federation (2005). "Glucose control: oral therapy"PDF (100 KB). In: Global Guideline for Type 2 Diabetes [Архівовано 13 червня 2011 у Wayback Machine.]. Brussels: International Diabetes Federation, 35-8. Retrieved on November 6, 2007.
- ↑ National Collaborating Centre for Chronic Conditions (2008). Type 2 diabetes: national clinical guideline for management in primary and secondary care (update) (PDF). London: Royal College of Physicians. с. 86. ISBN 9781860163333. Архів оригіналу (pdf) за 26 червня 2013. Процитовано 26 лютого 2016.
- ↑ American Diabetes Association (2009). Standards of medical care in diabetes—2009. Diabetes Care. 32 Suppl 1: S13—61. doi:10.2337/dc09-S013. PMID 19118286. Архів оригіналу за 24 травня 2016. Процитовано 26 лютого 2016.
- ↑ (Березень 2010) WHO Model List of Essential MedicinesPDF (433 KB), 16th edition, World Health Organization, p. 24. Retrieved on 22 December 2010. (англ.)
- ↑ а б Werner E, Bell J (1921). The preparation of methylguanidine, and of ββ-dimethylguanidine by the interaction of dicyanodiamide, and methylammonium and dimethylammonium chlorides respectively. J Chem Soc, Transactions. 121: 1790—5. doi:10.1039/CT9222101790. (англ.)
- ↑ See Chemical Abstracts, v.23, 42772 (1929) K. H. Slotta, R. Tschesche. (1929). Uber Biguanide. II. Die Blutzuckersenkende Wirkung der Biguanides. Berichte der Deutschen Chemischen Gesellschaft B: Abhandlungen. 62: 1398—1405. doi:10.1002/cber.19290620605. (нім.)
- ↑ а б Campbell IW, ред. (2007). Metformin—life begins at 50: A symposium held on the occasion of the 43rd Annual Meeting of the European Association for the Study of Diabetes, Amsterdam, The Netherlands, September 2007. The British Journal of Diabetes & Vascular Disease. 7: 247—252. doi:10.1177/14746514070070051001. (англ.)
- ↑ Dawes GS, Mott JC (Березень 1950). Circulatory and respiratory reflexes caused by aromatic guanidines. Br J Pharmacol Chemother. 5 (1): 65—76. PMC 1509951. PMID 15405470. (англ.)
- ↑ About Eusebio Y. Garcia, see: Carteciano J (2005). Search for DOST-NRCP Dr. Eusebio Y. Garcia Award. Philippines Department of Science and Technology. Архів оригіналу за 27 серпня 2011. Процитовано 5 грудня 2009.
- ↑ Quoted from Chemical Abstracts, v.45, 24828 (1951) Garcia EY (1950). Fluamine, a new synthetic analgesic and antiflu drug. J Philippine Med Assoc. 26: 287—93. (англ.)
- ↑ About Janusz Supniewski, see: Wołkow PP, Korbut R (Квітень 2006). Pharmacology at the Jagiellonian University in Kracow, short review of contribution to global science and cardiovascular research through 400 years of history (PDF). J Physiol Pharmacol. 57 Suppl 1: 119—36. PMID 16766803. Архів оригіналу (pdf) за 24 жовтня 2009. Процитовано 5 грудня 2009.
- ↑ See Chemical Abstracts, v.52, 22272 (1958) SUPNIEWSKI J, CHRUSCIEL T (1954). [N-dimethyl-di-guanide and its biological properties.] Arch Immunol Ther Exp (Warsz) (Polish) . 2: 1—15. PMID 13269290.
- ↑ Quoted from Chemical Abstracts, v.49, 74699 (1955) Supniewski J, Krupinska, J (1954). [Effect of biguanide derivatives on experimental cowpox in rabbits.] Bulletin de l'Academie Polonaise des Sciences, Classe 3: Mathematique, Astronomie, Physique, Chimie, Geologie et Geographie (French) . 2(Classe II): 161—5.
- ↑ а б в Bailey CJ, Day C (2004). Metformin: its botanical background. Practical Diabetes International. 21 (3): 115—7. doi:10.1002/pdi.606. Архів оригіналу за 17 грудня 2012. Процитовано 26 лютого 2016. (англ.)
- ↑ Hadden DR (Жовтень 2005). Goat's rue - French lilac - Italian fitch - Spanish sainfoin: gallega officinalis and metformin: the Edinburgh connection (PDF). J R Coll Physicians Edinb. 35 (3): 258—60. PMID 16402501. Архів оригіналу (PDF) за 25 жовтня 2020. Процитовано 26 лютого 2016. (англ.)
- ↑ Lucis OJ (January 1983). The status of metformin in Canada. Can Med Assoc J. 128 (1): 24—6. PMC 1874707. PMID 6847752. (англ.)
- ↑ Susan M. Cruzan (30 грудня 1994). FDA Approves New Diabetes Drug (Пресреліз). U.S. Food and Drug Administration. Архів оригіналу за 29 вересня 2007. Процитовано 6 січня 2007.
- ↑ GLUCOPHAGE Label and Approval History. U.S. Food and Drug Administration. Retrieved on 8 January 2007. Data available for download on FDA website [Архівовано 14 серпня 2009 у Wayback Machine.] (англ.)
- ↑ 2009 Top 200 generic drugs by total prescriptionsPDF (71.7 KB). Drug Topics (June 17, 2010). Retrieved on September 2, 2010.
- ↑ Shapiro SL, Parrino VA, Freedman L (1959). Hypoglycemic Agents. I Chemical Properties of β-Phenethylbiguanide. A New Hypoglycemic Agent. J Am Chem Soc. 81 (9): 2220—5. doi:10.1021/ja01518a052.
- ↑ Procédé de préparation de chlorhydrate de diméthylbiguanide. Patent FR 2322860 (French) . 1975.
- ↑ Pharmaceutical Manufacturing Encyclopedia (Sittig's Pharmaceutical Manufacturing Encyclopedia). Т. 3 (вид. 3rd). Norwich, NY: William Andrew. 2007. с. 2208. ISBN 0-8155-1526-X.
- ↑ Bharatam PV, Patel DS, Iqbal P, (2005). Pharmacophoric Features of Biguanide Derivatives: An Electronic and Structural Analysis. J Med Chem. 48 (24): 7615—7622. doi:10.1021/jm050602z. (англ.)
- ↑ Patel DS, Bharatam PV (2009). Novel N(L)2 species with two lone pairs on nitrogen: systems isoelectronic to carbodicarbenes. Chem Commun (9): 1064—6. doi:10.1039/b816595e. (англ.)
- ↑ Anvar Shalmashi (2008). New Route to Metformin Hydrochloride (N,N-dimethylimidodicarbonimidic diamide hydrochloride) Synthesis. Molbank. Архів оригіналу за 4 березня 2016. Процитовано 27 лютого 2016. (англ.)
- ↑ а б Kirpichnikov D, McFarlane SI, Sowers JR (2002). Metformin: an update (PDF). Ann Intern Med. 137 (1): 25—33. PMID 12093242. Архів оригіналу (PDF) за 10 вересня 2008. Процитовано 27 лютого 2016. (англ.)
- ↑ Hundal R, Krssak M, Dufour S, Laurent D, Lebon V, Chandramouli V, Inzucchi S, Schumann W, Petersen K, Landau B, Shulman G (2000). Mechanism by which metformin reduces glucose production in type 2 diabetes. Diabetes. 49 (12): 2063—9. doi:10.2337/diabetes.49.12.2063. PMID 11118008. Архів оригіналу (PDF) за 22 травня 2008. Процитовано 27 лютого 2016. (англ.)
- ↑ Towler MC, Hardie DG (2007). AMP-activated protein kinase in metabolic control and insulin signaling. Circ Res. 100 (3): 328—41. doi:10.1161/01.RES.0000256090.42690.05. PMID 17307971. Архів оригіналу за 29 червня 2008. Процитовано 27 лютого 2016. (англ.)
- ↑ Zhou G, Myers R, Li Y, Chen Y, Shen X, Fenyk-Melody J, Wu M, Ventre J, Doebber T, Fujii N, Musi N, Hirshman M, Goodyear L, Moller D (2001). Role of AMP-activated protein kinase in mechanism of metformin action. J Clin Invest. 108 (8): 1167—74. doi:10.1172/JCI13505. PMID 11602624. Архів оригіналу за 13 січня 2007. Процитовано 27 лютого 2016.
- ↑ Kim YD, Park KG, Lee YS, … (2008). Metformin inhibits hepatic gluconeogenesis through AMP-activated protein kinase-dependent regulation of the orphan nuclear receptor SHP. Diabetes. 57 (2): 306—14. doi:10.2337/db07-0381. PMID 17909097. Архів оригіналу за 9 серпня 2008. Процитовано 27 лютого 2016. (англ.)
- ↑ Zhang L, He H, Balschi JA (2007). Metformin and phenformin activate AMP-activated protein kinase in the heart by increasing cytosolic AMP concentration. Am J Physiol Heart Circ Physiol. 293 (1): H457—66. doi:10.1152/ajpheart.00002.2007. PMID 17369473. Архів оригіналу за 26 травня 2008. Процитовано 27 лютого 2016. (англ.)
- ↑ Viollet B, Guigas B, Sanz Garcia N, Leclerc J, Foretz M, Andreelli F. (March 2012). Cellular and molecular mechanisms of metformin: an overview. Clinical Science (London). 122 (6): 253—70. doi:10.1042/CS20110386. PMID 22117616. Архів оригіналу за 10 квітня 2016. Процитовано 27 лютого 2016. (англ.)
- ↑ Collier CA, Bruce CR, Smith AC, Lopaschuk G, Dyck DJ (2006). Metformin counters the insulin-induced suppression of fatty acid oxidation and stimulation of triacylglycerol storage in rodent skeletal muscle. Am J Physiol Endocrinol Metab. 291 (1): E182—E189. doi:10.1152/ajpendo.00272.2005. PMID 16478780. Архів оригіналу за 18 вересня 2010. Процитовано 27 лютого 2016. (англ.)
- ↑ Bailey CJ, Turner RC (1996). Metformin. N Engl J Med. 334 (9): 574—9. doi:10.1056/NEJM199602293340906. PMID 8569826. (англ.)
- ↑ Musi N, Hirshman MF, Nygren J, … (2002). Metformin increases AMP-activated protein kinase activity in skeletal muscle of subjects with type 2 diabetes. Diabetes. 51 (7): 2074—81. doi:10.2337/diabetes.51.7.2074. PMID 12086935. Архів оригіналу за 28 квітня 2009. Процитовано 27 лютого 2016. (англ.)
- ↑ Saeedi R, Parsons HL, Wambolt RB, … (2008). Metabolic actions of metformin in the heart can occur by AMPK-independent mechanisms. Am J Physiol Heart Circ Physiol. 294 (6): H2497—506. doi:10.1152/ajpheart.00873.2007. PMID 18375721. Архів оригіналу за 7 січня 2010. Процитовано 27 лютого 2016. (англ.)
- ↑ Qaseem A, Humphrey LL, Sweet DE, Starkey M, Shekelle P (February 2012). Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians. Ann. Intern. Med. 156 (3): 218—31. doi:10.7326/0003-4819-156-3-201202070-00011. PMID 22312141.
- ↑ Hemmingsen B, Schroll JB, Wetterslev J та ін. (July 2014). Sulfonylurea versus metformin monotherapy in patients with type 2 diabetes: a Cochrane systematic review and meta-analysis of randomized clinical trials and trial sequential analysis. CMAJ Open. 2 (3): E162—75. doi:10.9778/cmajo.20130073. PMC 4185978. PMID 25295236.
- ↑ Metformin. Архів оригіналу за 27 лютого 2016. Процитовано 28 лютого 2016.
- ↑ а б в г д е ж и Bristol-Myers Squibb (27 серпня 2008). Glucophage® (metformin hydrochloride tablets) Label Information (PDF). U.S. Food and Drug Administration. Архів (PDF) оригіналу за 30 січня 2012. Процитовано 8 грудня 2009. (англ.)
- ↑ а б Heller JB (2007). Metformin overdose in dogs and cats (PDF). Veterinary Medicine (April): 231—233. Архів оригіналу (PDF) за 23 жовтня 2007. Процитовано 28 лютого 2016. (англ.)
- ↑ а б Robert F, Fendri S, Hary L, Lacroix C, Andréjak M, Lalau JD (Червень 2003). Kinetics of plasma and erythrocyte metformin after acute administration in healthy subjects. Diabetes Metab. 29 (3): 279—83. PMID 12909816. Архів оригіналу за 10 липня 2011. Процитовано 28 лютого 2016.
- ↑ а б Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group. Lancet. 352 (9131): 854—65. 1998. doi:10.1016/S0140-6736(98)07037-8. PMID 9742977.
- ↑ Selvin E, Bolen S, Yeh HC, … (Жовтень 2008). Cardiovascular outcomes in trials of oral diabetes medications: a systematic review. Arch Intern Med. 168 (19): 2070—80. doi:10.1001/archinte.168.19.2070. PMID 18955635. Архів оригіналу за 12 грудня 2009. Процитовано 28 лютого 2016.
- ↑ Holman RR, Paul SK, Bethel MA, Matthews DR, Neil HA (Жовтень 2008). 10-year follow-up of intensive glucose control in type 2 diabetes. N Engl J Med. 359 (15): 1577—89. doi:10.1056/NEJMoa0806470. PMID 18784090. Архів оригіналу за 21 травня 2010. Процитовано 28 лютого 2016. (англ.)
- ↑ Selvin E, Bolen S, Yeh HC, … (Жовтень 2008). Cardiovascular outcomes in trials of oral diabetes medications: a systematic review. Arch Intern Med. 168 (19): 2070—80. doi:10.1001/archinte.168.19.2070. PMID 18955635. Архів оригіналу за 12 грудня 2009. Процитовано 28 лютого 2016. (англ.)
- ↑ а б в г Maharani U (2009). Chapter 27: Diabetes Mellitus & Hypoglycemia. У Papadakis MA, McPhee SJ (ред.). CURRENT Medical Diagnosis and Treatment 2010 (вид. 49th). McGraw-Hill Medical. с. 1092–93. ISBN 0-07-162444-9. (англ.)
- ↑ а б в Bolen S, Feldman L, Vassy J, … (2007). Systematic review: comparative effectiveness and safety of oral medications for type 2 diabetes mellitus. Ann Intern Med. 147 (6): 386—99. PMID 17638715. Архів оригіналу за 27 березня 2010. Процитовано 29 лютого 2016. (англ.)
- ↑ DiPiro, Joseph T.; Talbert, Robert L.; Yee, Gary C.; Matzke, Gary R.; Wells, Barbara G.; Posey, L. Michael (2005). Pharmacotherapy: a pathophysiologic approach. New York: McGraw-Hill. ISBN 0071416137.
- ↑ «Glucophage package insert» Princeton, NJ: Bristol-Myers Squibb Company; 2009. [Архівовано 6 березня 2016 у Wayback Machine.] (англ.)
- ↑ Lord JM, Flight IHK, Norman RJ (2003). Metformin in polycystic ovary syndrome: systematic review and meta-analysis. BMJ. 327 (7421): 951—3. doi:10.1136/bmj.327.7421.951. PMC 259161. PMID 14576245. Архів оригіналу за 8 лютого 2007. Процитовано 28 лютого 2016. (англ.)
- ↑ Marchesini G, Brizi M, Bianchi G, Tomassetti S, Zoli M, Melchionda N (2001). Metformin in non-alcoholic steatohepatitis. Lancet. 358 (9285): 893—4. doi:10.1016/S0140-6736(01)06042-1. PMID 11567710. (англ.)
- ↑ Ibáñez L, Ong K, Valls C, Marcos MV, Dunger DB, de Zegher F (2006). Metformin treatment to prevent early puberty in girls with precocious pubarche. J Clin Endocrinol Metab. 91 (8): 2888—91. doi:10.1210/jc.2006-0336. PMID 16684823. (англ.)
- ↑ Nair S, Diehl AM, Wiseman M, Farr GH Jr, Perrillo RP (2004). Metformin in the treatment of non-alcoholic steatohepatitis: a pilot open label trial. Aliment Pharmacol Ther. 20 (1): 23—28. doi:10.1111/j.1365-2036.2004.02025.x. PMID 15225167. (англ.)
- ↑ Angelico F, Burattin M, Alessandri C, Del Ben M, Lirussi F (Січень 2007). Drugs improving insulin resistance for non-alcoholic fatty liver disease and/or non-alcoholic steatohepatitis. Cochrane Database Syst Rev. 24 (1): CD005166. doi:10.1002/14651858.CD005166.pub2. PMID 17253544. Архів оригіналу за 16 липня 2010. Процитовано 28 лютого 2016.
- ↑ Socha P, Horvath A, Vajro P, Dziechciarz P, Dhawan A, Szajewska H (May 2009). Pharmacological interventions for nonalcoholic fatty liver disease in adults and in children: a systematic review. J Pediatr Gastroenterol Nutr. 48 (5): 587—96. PMID 19412008. (англ.)
- ↑ Knowler WC, Barrett-Connor E, Fowler SE, … (Лютий 2002). Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 346 (6): 393—403. doi:10.1056/NEJMoa012512. PMC 1370926. PMID 11832527. (англ.)
- ↑ Knowler WC, Fowler SE, Hamman RF, … (Листопад 2009). 10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study. Lancet. 374 (9702): 1677—86. doi:10.1016/S0140-6736(09)61457-4. PMID 19878986. (англ.)
- ↑ Lilly M, Godwin M (Квітень 2009). Treating prediabetes with metformin: systematic review and meta-analysis. Can Fam Physician. 55 (4): 363—9. PMC 2669003. PMID 19366942. (англ.)
- ↑ Kidson W (Листопад 1998). Polycystic ovary syndrome: a new direction in treatment. Med J Aust. 169 (10): 537—40. PMID 9861912. Архів оригіналу за 20 січня 2010. Процитовано 28 лютого 2016. (англ.)
- ↑ Velazquez EM, Mendoza S, Hamer T, Sosa F, Glueck CJ (Травень 1994). Metformin therapy in polycystic ovary syndrome reduces hyperinsulinemia, insulin resistance, hyperandrogenemia, and systolic blood pressure, while facilitating normal menses and pregnancy. Metab Clin Exp. 43 (5): 647—54. PMID 8177055. (англ.)
- ↑ Teede H (2007). Insulin sensitizers in polycystic ovary syndrome. У Kovács GT, Norman RW (ред.). Polycystic ovary syndrome. Cambridge, UK: Cambridge University Press. с. 65–81. ISBN 0-521-84849-0. (англ.)
- ↑ National Collaborating Centre for Women’s and Children's Health (2004). Fertility: assessment and treatment for people with fertility problems (PDF). London: Royal College of Obstetricians and Gynaecologists. с. 58—9. ISBN 1900364972. Архів оригіналу (pdf) за 11 липня 2009. Процитовано 28 лютого 2016. (англ.)
- ↑ Legro RS, Barnhart HX, Schlaff WD, … (February 2007). Clomiphene, metformin, or both for infertility in the polycystic ovary syndrome. N Engl J Med. 356 (6): 551—66. doi:10.1056/NEJMoa063971. PMID 17287476. (англ.)
- ↑ Moll E, Bossuyt PM, Korevaar JC, Lambalk CB, van der Veen F (June 2006). Effect of clomifene citrate plus metformin and clomifene citrate plus placebo on induction of ovulation in women with newly diagnosed polycystic ovary syndrome: randomised double blind clinical trial. BMJ. 332 (7556): 1485. doi:10.1136/bmj.38867.631551.55. PMC 1482338. PMID 16769748. (англ.)
- ↑ Balen A (December 2008). Metformin therapy for the management of infertility in women with polycystic ovary syndrome (PDF). Scientific Advisory Committee Opinion Paper 13. Royal College of Obstetricians and Gynaecologists. Архів оригіналу (PDF) за 30 січня 2012. Процитовано 13 грудня 2009. (англ.)
- ↑ The Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group (Березень 2008). Consensus on infertility treatment related to polycystic ovary syndrome. Hum Reprod. 23 (3): 462—77. doi:10.1093/humrep/dem426. PMID 18308833. (англ.)
- ↑ Palomba S, Pasquali R, Orio F, Nestler JE (Лютий 2009). Clomiphene citrate, metformin or both as first-step approach in treating anovulatory infertility in patients with polycystic ovary syndrome (PCOS): a systematic review of head-to-head randomized controlled studies and meta-analysis. Clin. Endocrinol. (Oxf). 70 (2): 311—21. doi:10.1111/j.1365-2265.2008.03369.x. PMID 18691273. (англ.)
- ↑ Al-Inany H, Johnson N (Червень 2006). Drugs for anovulatory infertility in polycystic ovary syndrome. BMJ. 332 (7556): 1461—2. doi:10.1136/bmj.332.7556.1461. PMC 1482323. PMID 16793784. (англ.)
- ↑ Radosh L (Квітень 2009). Drug treatments for polycystic ovary syndrome. Am Fam Physician. 79 (8): 671—6. PMID 19405411. (англ.)
- ↑ Tang T, Lord JM, Norman RJ, Yasmin E, Balen AH (2009). Insulin-sensitising drugs (metformin, rosiglitazone, pioglitazone, D-chiro-inositol) for women with polycystic ovary syndrome, oligo amenorrhoea and subfertility. Cochrane Database Syst Rev (4): CD003053. doi:10.1002/14651858.CD003053.pub3. PMID 19821299.[недоступне посилання з червня 2019]
- ↑ Tertti K, Ekblad U, Vahlberg T, Rönnemaa T (2008). Comparison of metformin and insulin in the treatment of gestational diabetes: a retrospective, case-control study. Rev Diabet Stud. 5 (2): 95—101. doi:10.1900/RDS.2008.5.95. PMC 2556447. PMID 18795211. Архів оригіналу за 5 березня 2016. Процитовано 28 лютого 2016. (англ.)
- ↑ Rowan JA, Hague WM, Gao W, Battin MR, Moore MP; MiG Trial Investigators (Травень 2008). Metformin versus insulin for the treatment of gestational diabetes. N Engl J Med. 258 (19): 2003—15. PMID 18463376. Архів оригіналу за 13 лютого 2010. Процитовано 28 лютого 2016. (англ.)
- ↑ Nicholson W, Bolen S, Witkop CT, Neale D, Wilson L, Bass E (Січень 2009). Benefits and risks of oral diabetes agents compared with insulin in women with gestational diabetes: a systematic review. Obstet Gynecol. 113 (1): 193—205. PMID 19104375. (англ.)
- ↑ Balani J, Hyer SL, Rodin DA, Shehata H (Серпень 2009). Pregnancy outcomes in women with gestational diabetes treated with metformin or insulin: a case-control study. Diabet Med. 26 (8): 798—802. PMID 19709150. (англ.)
- ↑ Cheung NW (2009). The management of gestational diabetes. Vasc Health Risk Manag. 5 (1): 153—64. PMC 2672462. PMID 19436673. Архів оригіналу (pdf) за 16 липня 2011. Процитовано 28 лютого 2016. (англ.)
- ↑ Li D, Yeung SC, Hassan MM, Konopleva M, Abbruzzese JL (Серпень 2009). Antidiabetic therapies affect risk of pancreatic cancer. Gastroenterology. 137 (2): 482—8. doi:10.1053/j.gastro.2009.04.013. PMID 19375425. Загальний огляд – Medscape (18 серпня 2009). (англ.)
- ↑ Evans JM, Donnelly LA, Emslie-Smith AM, Alessi DR, Morris AD (2005). Metformin and reduced risk of cancer of 25–37% in diabetic patients. BMJ. 330: 1304—5. doi:10.1136/bmj.38415.708634.F7. PMC 558205. PMID 15849206. Архів оригіналу за 27 червня 2009. Процитовано 28 лютого 2016. (англ.)
- ↑ Libby G, Donnelly LA, Donnan PT, Alessi DR, Morris AD, Evans JM (2009). New users of metformin are at low risk of incident cancer: a cohort study among people with type 2 diabetes. Diabetes Care. 32: 1620—5. doi:10.2337/dc08-2175. PMC 2732153. PMID 19564453. Архів оригіналу за 5 березня 2016. Процитовано 28 лютого 2016. (англ.)
- ↑ Chong CR, Chabner BA (грудень 2009). Mysterious metformin. Oncologist. 14 (12): 1178—81. doi:10.1634/theoncologist.2009-0286. PMID 20007645. (англ.)
- ↑ Wu RR, Zhao JP, Jin H, … (2008). Lifestyle intervention and metformin for treatment of antipsychotic-induced weight gain: a randomized controlled trial. JAMA. 299 (2): 185—93. doi:10.1001/jama.2007.56-b. PMID 18182600. Архів оригіналу за 1 квітня 2009. Процитовано 28 лютого 2016. (англ.)
- ↑ Martin-Montalvo A, … (2013). Metformin improves healthspan and lifespan in mice. Nature Communications. 4. doi:10.1038/ncomms3192. Архів оригіналу за 5 січня 2016. Процитовано 29 лютого 2016. (англ.)
- ↑ В США впервые начнутся массовые испытания продлевающего жизнь препарата (рос.). lenta.ru. 1 грудня 2015. Архів оригіналу за 7 березня 2016. Процитовано 4 березня 2016.
- ↑ Jones G, Macklin J, Alexander W (2003). Contraindications to the use of metformin. BMJ. 326 (7379): 4—5. doi:10.1136/bmj.326.7379.4. PMC 1124930. PMID 12511434. Архів оригіналу за 12 жовтня 2007. Процитовано 29 лютого 2016. (англ.)
- ↑ Glucophage Prescribing Information for the U.S. (PDF). US FDA. Архів (PDF) оригіналу за 30 січня 2012. Процитовано 24 грудня 2009. (англ.)
- ↑ Eurich DT, McAlister FA, Blackburn DF, … (2007). Benefits and harms of antidiabetic agents in patients with diabetes and heart failure: systematic review. BMJ. 335 (7618): 497. doi:10.1136/bmj.39314.620174.80. PMC 1971204. PMID 17761999. Архів оригіналу за 20 жовтня 2007. Процитовано 29 лютого 2016. (англ.)
- ↑ а б Weir J (March 19, 1999). Guidelines with Regard to Metformin-Induced Lactic Acidosis and X-ray Contrast Medium Agents. Royal College of Radiologists. Retrieved on 26 October 2007 through the Internet Archive (англ.)
- ↑ а б Thomsen HS, Morcos SK (2003). Contrast media and the kidney: European Society of Urogenital Radiology (ESUR) guidelines. Br J Radiol. 76 (908): 513—8. doi:10.1259/bjr/26964464. PMID 12893691. Архів оригіналу за 13 листопада 2007. Процитовано 29 лютого 2016. (англ.)
- ↑ Drug Facts and Comparisons 2005. St. Louis, Mo: Facts and Comparisons. Жовтень 2004. ISBN 1574391933. (англ.)
- ↑ Wulffele MG, Kooy A, Lehert P, Bets D, Ogterop JC, Borger van der Burg B, Donker AJ, Stehouwer CD (November 2003). Effects of short-term treatment with metformin on serum concentrations of homocysteine, folate and vitamin B12 in type 2 diabetes mellitus: a randomized, placebo-controlled trial. J Intern Med. 254 (5): 455—63. doi:10.1046/j.1365-2796.2003.01213.x. PMID 14535967.[недоступне посилання з квітня 2019] (англ.)
- ↑ Andrès E, Noel E, Goichot B (2002). Metformin-associated vitamin B12 deficiency. Arch Intern Med. 162 (19): 2251—2. doi:10.1001/archinte.162.19.2251-a. PMID 12390080. (англ.)
- ↑ Gilligan M (2002). Metformin and vitamin B12 deficiency. Arch Intern Med. 162 (4): 484—5. doi:10.1001/archinte.162.4.484. PMID 11863489. (англ.)
- ↑ de Jager J, Kooy A, Lehert P, … (2010). Long term treatment with metformin in patients with type 2 diabetes and risk of vitamin B-12 deficiency: randomised placebo controlled trial. BMJ. 340: c2181. (англ.)
- ↑ Ting R, Szeto C, Chan M, Ma K, Chow K (2006). Risk factors of vitamin B(12) deficiency in patients receiving metformin. Arch Intern Med. 166 (18): 1975—9. doi:10.1001/archinte.166.18.1975. PMID 17030830. Архів оригіналу за 15 грудня 2009. Процитовано 1 березня 2016. (англ.)
- ↑ Salpeter S, Greyber E, Pasternak G, Salpeter E (2003). Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus: systematic review and meta-analysis. Arch Intern Med. 163 (21): 2594—602. doi:10.1001/archinte.163.21.2594. PMID 14638559. Архів оригіналу за 16 грудня 2009. Процитовано 1 березня 2016. (англ.)
- ↑ Khurana R, Malik IS (2010). Metformin: safety in cardiac patients. Heart. 96 (2): 99—102. doi:10.1136/hrt.2009.173773. PMID 19564648. (англ.)
- ↑ а б Shu AD, Myers Jr MG, Shoelson SE (2005). Chapter 29: Pharmacology of the Endocrine Pancreas. У Golan ED, … (eds.) (ред.). Principles of pharmacology: the pathophysiologic basis of drug therapy. Philadelphia: Lippincott, Williams & Wilkins. с. 540–41. ISBN 0-7817-4678-7. (англ.)
- ↑ Davis SN (2006). Chapter 60: Insulin, Oral Hypoglycemic Agents, and the Pharmacology of the Endocrine Pancreas. У Brunton L, Lazo J, Parker K (ред.). Goodman & Gilman's The Pharmacological Basis of Therapeutics (вид. 11th). New York: McGraw-Hill. ISBN 978-0071422802. (англ.)
- ↑ Vigersky RA, Filmore-Nassar A, Glass AR (Січень 2006). Thyrotropin suppression by metformin. J Clin Endocrinol Metab. 91 (1): 225—7. doi:10.1210/jc.2005-1210. PMID 16219720. Архів оригіналу за 25 березня 2010. Процитовано 1 березня 2016. (англ.)
- ↑ Shegem NS, Nasir AM, Jbour AK, Batieha AM, El-Khateeb MS, Ajlouni KM (Серпень 2002). Effects of short term metformin administration on androgens in normal men. Saudi Med J. 23 (8): 934—7. PMID 12235466. (англ.)
- ↑ Ozata M, Oktenli C, Bingol N, Ozdemir IC (Листопад 2001). The effects of metformin and diet on plasma testosterone and leptin levels in obese men. Obes Res. 9 (11): 662—7. doi:10.1038/oby.2001.90. PMID 11707532. Архів оригіналу за 3 листопада 2012. Процитовано 1 березня 2016. (англ.)
- ↑ Somogyi A, Stockley C, Keal J, Rolan P, Bochner F (Травень 1987). Reduction of metformin renal tubular secretion by cimetidine in man. Br J Clin Pharmacol. 23 (5): 545—51. PMC 1386190. PMID 3593625. (англ.)
- ↑ а б " Метформин.[недоступне посилання з липня 2019] (рос.)
- ↑ Метформин Архівована копія. Архів оригіналу за 7 березня 2016. Процитовано 4 березня 2016.
{{cite web}}: Обслуговування CS1: bot: Сторінки з посиланнями на джерела, де статус оригінального URL невідомий (посилання) Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) (рос.) - ↑ Глимекомб. Инструкция Архівована копія. Архів оригіналу за 26 серпня 2016. Процитовано 29 червня 2022.
{{cite web}}: Обслуговування CS1: bot: Сторінки з посиланнями на джерела, де статус оригінального URL невідомий (посилання) Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) (рос.) - ↑ а б в Метформин. vidal. Архів оригіналу за 29 березня 2012. Процитовано 21.12.2010. (рос.)
- ↑ Spiller HA, Qrani DA (2004). Toxic effects from metformin exposure. Ann Pharmacother. 38 (5): 776—80. doi:10.1345/aph.1D468. PMID 15031415. (англ.)
- ↑ а б Forrester MB (Липень 2008). Adult metformin ingestions reported to Texas poison control centers, 2000-2006. Hum Exp Toxicol. 27 (7): 575—83. doi:10.1177/0960327108090589. PMID 18829734. (англ.)
- ↑ Gjedde S, Christiansen A, Pedersen SB, Rungby J (2003). Survival following a metformin overdose of 63 g: a case report. Pharmacol Toxicol. 93 (2): 98—9. doi:10.1034/j.1600-0773.2003.930207.x. PMID 12899672. (англ.)
- ↑ Nisse P, Mathieu-Nolf M, Deveaux M, Forceville X, Combes A (2003). A fatal case of metformin poisoning. J Toxicol Clin Toxicol. 41 (7): 1035—6. doi:10.1081/CLT-120026533. PMID 14705855. (англ.)
- ↑ а б Suchard JR, Grotsky TA (Серпень 2008). Fatal metformin overdose presenting with progressive hyperglycemia. West J Emerg Med. 9 (3): 160—4. PMC 2672258. PMID 19561734. (англ.)
- ↑ а б Teale KF, Devine A, Stewart H, Harper NJ (Липень 1998). The management of metformin overdose. Anaesthesia. 53 (7): 698—701. doi:10.1046/j.1365-2044.1998.436-az0549.x. PMID 9771180. (англ.)
- ↑ Spiller HA, Weber JA, Winter ML, Klein-Schwartz W, Hofman M, Gorman SE, Stork CM, Krenzelok EP (Грудень 2000). Multicenter case series of pediatric metformin ingestion. Ann Pharmacother. 34 (12): 1385—8. doi:10.1345/aph.10116. PMID 11144693. (англ.)
- ↑ Dell'Aglio DM, Perino LJ, Kazzi Z, Abramson J, Schwartz MD, Morgan BW (Грудень 2009). Acute metformin overdose: examining serum pH, lactate level, and metformin concentrations in survivors versus nonsurvivors: a systematic review of the literature. Ann Emerg Med. 54 (6): 818—23. doi:10.1016/j.annemergmed.2009.04.023. PMID 19556031. (англ.)
- ↑ Lacher M, Hermanns-Clausen M, Haeffner K, Brandis M, Pohl M (Червень 2005). Severe metformin intoxication with lactic acidosis in an adolescent. Eur J Pediatr. 164 (6): 362—5. doi:10.1007/s00431-005-1634-y. PMID 15729560. (англ.)
- ↑ Harvey B, Hickman C, Hinson G, Ralph T, Mayer A (2005). Severe lactic acidosis complicating metformin overdose successfully treated with high-volume venovenous hemofiltration and aggressive alkalinization. Pediatr Crit Care Med. 6 (5): 598—601. doi:10.1097/01.PCC.0000162451.47034.4F. PMID 16148825. (англ.)
- ↑ Guo PY, Storsley LJ, Finkle SN (2006). Severe lactic acidosis treated with prolonged hemodialysis: recovery after massive overdoses of metformin. Semin Dial. 19 (1): 80—3. doi:10.1111/j.1525-139X.2006.00123.x. PMID 16423187.
- ↑ Barrueto F, Meggs WJ, Barchman MJ (2002). Clearance of metformin by hemofiltration in overdose. J Toxicol Clin Toxicol. 40 (2): 177—80. doi:10.1081/CLT-120004407. PMID 12126190. (англ.)
- ↑ Liu A, Coleman SP. Determination of metformin in human plasma using hydrophilic interaction liquid chromatography-tandem mass spectrometry. J. Chrom. B 877: 3695-3700, 2009. (англ.)
- ↑ R. Baselt, Disposition of Toxic Drugs and Chemicals in Man, 8th edition, Biomedical Publications, Foster City, CA, 2008, pp. 939—940. (англ.)
Посилання
ред.- Метформіну гідрохлорид // ФЕ
- Метформін на сайті mozdocs.kiev.ua
- Метформін на сайті rlsnet.ru[недоступне посилання](рос.)