Зупинка серця
Зупинка серця — раптове і повне припинення ефективної діяльності серця з наявністю або відсутністю біоелектричної активності.[джерело?] Серце людини – унікальний орган, що складається з величезного числа м'язових волокон, які працюють як єдиний механізм. Але на певному етапі злагоджена робота цих м'язів порушується, і серце людини зупиняється.
| Зупинка серця | |
|---|---|
 | |
| Спеціальність | кардіологія і невідкладна медична допомога[d] |
| Симптоми | серцева недостатність[1] |
| Препарати | гідрокарбонат натрію[2], Кальцій хлористий[2], calcium gluceptated[2], атропін[2], адреналін[2] і глюконат кальцію[2] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | MC82 |
| МКХ-10 | I46 |
| МКХ-9 | 427.5 |
| OMIM | 115080 |
| DiseasesDB | 8695 |
| MeSH | D006323 |
| SNOMED CT | 410429000 |
| | |
Причини
ред.Причини зупинки серця різні, але найчастіші такі:
Основні фактори
ред.- Фібриляція шлуночків — близько 90 % всіх випадків зупинки серця;
- Асистолія шлуночків — біля 5 % всіх випадків зупинки серця;
- Шлуночкова пароксизмальна тахікардія з відсутністю пульсу на великих судинах;
- Електромеханічна дисоціація — електрична активність у вигляді ритмічних комплексів QRS без відповідних скорочень шлуночків.
Додаткові фактори
ред.- Ішемія;
- Гостра обструкція кровообігу;
- Міокардит;
- Кардіоміопатія;
- Гіповолемія;
- Гіпоксія;
- Метаболічні зміни;
- Гіпотермія;
- Гостра гіперкальціємія.
Непрямі чинники
ред.- Куріння;
- Зловживання алкоголем;
- Наркоманія;
- Надмірне навантаження на серце (заняття спортом);
- Вік;
- Генетичні.
Наслідки
ред.Втрата свідомості — настає зазвичай не відразу, а через 10-20 секунд від початку фібриляції або асистолії шлуночків, з цієї причини людина може ще здійснювати прості дії навіть після зупинки серця.
З боку дихальної системи
ред.Рідкісне агональне дихання із зупинкою через 2 хвилини після втрати свідомості.
З боку кровоносної системи
ред.Поступова зупинка кровообігу.
З боку м'язової системи
ред.Можлива поява тонікоклонічних судом за 15-30 секунд після втрати свідомості.
З боку зорової системи
ред.Розширення зіниць через 2 хв з втратою реагування на світло.
З боку покривної системи
ред.Швидко збільшувана зміна забарвлення шкірних покривів у вигляді ціанозу або блідості.
Загальна
ред.Після втрати свідомості та зупинки дихання, настає клінічна смерть, розвивається гіпоксія в органах і тканинах.
Перша допомога
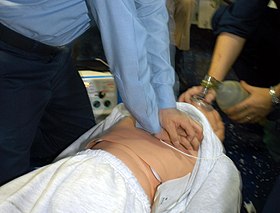
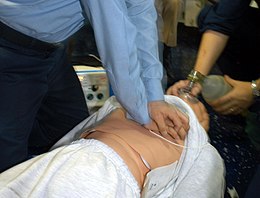
ред.Перша допомога передбачає зовнішній масаж серця і штучне дихання (два вдування через кожні 30 натискань).[3] Під час більшості зупинок серця має місце фібриляція шлуночків, яка може бути купована електричною дефібриляцію за допомогою автоматичного зовнішнього дефібрилятора. Імовірність вдалої дефібриляції знижується з часом, приблизно на 2-7 % кожну хвилину, але перша допомога уповільнює процес відмирання, відсуваючи розвиток асистолії.
Лікарська допомога
ред.- Непрямий масаж серця і негайна дефібриляція. Її застосування без попереднього ЕКГ-контролю виправдано тим, що більш ніж в 90 % випадків причина зупинки серця — фібриляція шлуночків:
• дорослим послідовно: 4,5-5,5-7,5 кВ (200, 300 або 360 Дж);
• дітям: за умови доброго контакту з поверхнею грудної клітки, застосовують електроди найбільших розмірів (не тільки дитячі). Спочатку дефібриляцію проводять розрядом 2 Дж/кг, потім його збільшують до 4 Дж/кг.
- ШВЛ (мішком Амбу, апаратне дихання);
- 100 % кисень за допомогою маски або крізь ендотрахеальну трубку;
- Катетеризація центральних вен;
- Невідкладна лікарська терапія.
Послідовність дій
ред.При пароксизмальної шлуночкової тахікардії з відсутністю пульсу на центральних артеріях і фібриляції шлуночків, заходи треба проводити в нижчепереліченій послідовності:
- Дефібриляція до трьох разів послідовно 4,5-5,5-7,5 кВ (відповідно 200, 300 або 360 Дж);
- Перевірити наявність електричної активності на Кардіоскопі;
- Після кожного введення ЛЗ проводять непрямий масаж серця протягом 30-60 с і повторюють дефібриляцію розрядом 7-7,5 кВ (360 Дж);
- Необхідний контроль електричної активності міокарда і пульсу після кожного наступного заходу;
- Епінефрин — 1 мг в/в струменево; за відсутності ефекту його слід вводити повторно через кожні 3-5 хв. Повторно епінефрин можна ввести в середніх (2-5 мг) або високих (0,1 мг/кг) дозах;
- Лідокаїн — 1,5 мг/кг (болюс від 80 до 120 мг) в/в, потім в/в крапельно протягом 5 хв до загальної дози 3 мг/кг;
- Бретилію тозилат — 5 мг/кг в/в струменево, потім в/в крапельно протягом 5 хв до загальної дози 10 мг/кг;
- Магнію сульфат — 1-2 мг в/в у разі підозри на тахікардію типу «пірует», рефрактерну шлуночкову пароксизмальну тахікардію або фібриляцію;
- Прокаїнамід — 30 мг/хв в/в при рефрактерної шлуночкової фібриляції або тахікардії (найбільша доза — 17 мг/кг);
- Натрію гідрокарбонат — 1 мЕкв/кг тільки при попередньому метаболічному ацидозі, передозуванні деяких ЛЗ (наприклад, ТАД);
- Атропін — по 1 мг в/в струменево кожні 3-5 хв до загальної дози 0,04 мг / кг. Можна вводити через кожні 1-2 хв;
- За відсутності пульсу, але наявності електричної активності (електромеханічна дисоціація, ідіовентрикулярні ритми, шлуночкові вислизаючі ритми, брадисистоличні ритми, ідіовентрикулярні ритми після фібриляції);
- Наявність кінези міокарда при ЕхоКГ;
- Оцінка кровотоку методом доплерівського УЗД (за можливості);
- Кожен наступний етап проводять у разі неефективності попереднього;
- У разі безуспішності вищевказаних заходів протягом 45 хвилин, слід ухвалити рішення про припинення реанімаційних заходів.
Подальше життя після зупинки серця
ред.Більшість людей, у яких сталася зупинка серця, лікування проходять в реанімаційних відділеннях. Пацієнти виживають, якщо серце вдається запустити протягом 5-6 хвилин після зупинки. Є рідкісні випадки в практиці, коли люди змогли повернутися до повноцінного життя впродовж 30…40 хвилин після відмови серця. По закінченню реанімаційного періоду потрібне постійне стеження за станом пацієнта. Серцева діяльність та інші функції можуть бути порушені, часто хворий потребує тривалої кардіореанімації. Пацієнту робиться рентгенографія, оскільки під час надання допомоги при зупинці серця, могла пошкодитися грудна клітка. Крім того, призначаються біохімічні тести, контролюється діурез і проводяться інші випробування, які можуть виявити розвиток небезпечних ускладнень. За тривалої відмови серця, призначається ноотропні підтримка, необхідна для повноцінного відновлення мозку.
Примітки
ред.- ↑ Disease Ontology — 2016.
- ↑ а б в г д е NDF-RT
- ↑ Зупинка серця [Архівовано 22 серпня 2010 у Wayback Machine.] 1st-aid.ru
Посилання
ред.| Цей розділ статті ще не написано. |