Метилпреднізолон
Метилпреднізоло́н (лат. Methylprednisolonum) — синтетичний препарат з групи глюкокортикоїдних гормонів для парентерального, перорального, ректального та місцевого застосування.[2][3] За хімічною структурою він є модифікованим похідним преднізолону.[4] Метилпреднізолон уперше синтезований у США, та допущений до клінічного використання у 1957 році.[5]
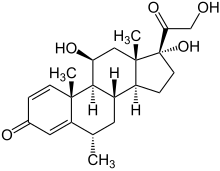 | |
|---|---|
Метилпреднізолон
| |
| Систематизована назва за IUPAC | |
| (1S,2R,8S,10S,11S,14R,15S,17S)-14,17-dihydroxy-14-(2-hydroxyacetyl)-2,8,15-trimethyltetracyclo[8.7.0.02,7.011,15]heptadeca-3,6-dien-5-one | |
| Класифікація | |
| ATC-код | H02 |
| PubChem | |
| CAS | |
| DrugBank | DB00959 |
| Хімічна структура | |
| Формула | C22H30O5 |
| Мол. маса | 374,471 г/моль |
| Фармакокінетика | |
| Біодоступність | 80—99% (пероральн.) |
| Метаболізм | Печінка, Нирки |
| Період напіввиведення | 2-4 год. |
| Екскреція | Нирки |
| Реєстрація лікарського засобу в Україні | |
| Назва, фірма-виробник, країна, номер реєстрації, дата | МЕТИПРЕД, «Оріон Корпорейшн»,Фінляндія UA/0934/01/02 09.09.2014-09/09/2019 ДЕПО-МЕДРОЛ, «Пфайзер Менюфекчуринг Бельгія НВ»/«Ветер Фарма-Фертигунг ГмбХ & Ко. КГ»,Бельгія/Німеччина UA/10030/01/01 09.09.2014-09.09.2019 МЕТИЛПРЕДНІЗОЛОН-ФС, ТОВ «Фарма Старт»,Україна UA/3183/01/01 19.05.2015-19.05.2020 [1] |
Фармакологічні властивості ред.
Метилпреднізолон — синтетичний препарат з групи глюкокортикоїдних гормонів. Препарат має протизапальну, протишокову, протиалергічну та імуносупресивну дію.[2][3] Після проникнення всередину клітини метилпреднізолон взаємодіє зі специфічними рецепторами в цитоплазмі клітини та утворює комплекс, який зв'язується з ДНК та стимулює утворення мРНК, що призводить до змін утворень на рибосомах білків, що відповідають за властивості клітин. Метилпреднізолон стимулює синтез ліпокортину, що інгібує фермент фосфоліпазу А2, що приводить до пригнічення синтезу простагландинів та лейкотрієнів, що беруть участь у розвитку запальних реакцій. Метилпреднізолон стабілізує мембрани лізосом, інгібує синтез гіалуронідази та знижує синтез лімфокінів. Препарат має антипроліферативний ефект, обумовлений зниженням міграції моноцитів у вогнище запалення та гальмуванням проліферації фібробластів. Метилпреднізолон пригнічує активність ферменту колагенази, що попереджує деструкцію кісткової тканини та хрящів при ревматоїдному артриті. Протиалергічна дія метилпреднізолону обумовлена зменшенням кількості базофілів та прямим зменшенням синтезу і секреції медіаторів негайної алергічної реакції. Гормон викликає інволюцію лімфоїдної тканини та розвиток лімфопенії, що приводить до імуносупресії. Метилпреднізолон збільшує кількість рецепторів у клітинах та підвищує їх чутливість до фізіологічно активних речовин (у тому числі до катехоламінів). Препарат зменшує кількість білків у плазмі крові, посилює катаболізм білків у м'язовій тканині. Препарат пригнічує всмоктування кальцію в шлунково-кишковому тракті та сприяє вимиванню його з кісток та збільшення екскреції кальцію з сечею.[2][3] На відміну від преднізолону, метилпреднізолон не має мінералокортикоїдної активності.[4] Препарат сприяє синтезу ферментів у печінці; а також посиленні продукції фібриногену, еритропоетину, сурфактанту, ліпомодуліну. Метилпреднізолон сприяє синтезу жирних кислот та тригліцеридів, викликає перерозподіл жиру (зниження відкладень жиру на кінцівках та збільшення відкладень жиру на верхній половині тулуба і обличчі). Препарат підвищує всмоктування вуглеводів у шлунково-кишковому тракті, сприяє мобілізації глюкози в кровотік та посиленню глюконеогенезу. Метилпреднізолон має протишокову дію, стимулює утворення частини клітин у кістковому мозку. Препарат підвищує кількість у крові еритроцитів та тромбоцитів, знижує кількість у крові лімфоцитів, еозинофілів, моноцитів, базофілів. Метилпреднізолон пригнічує функцію гіпофізу, а також пригнічує вироблення АКТГ. Протизапальна дія препарату пов'язана із зниженням виділення арахідонової кислоти із фосфоліпідів клітинних мембран, та зменшенням кількості продуктів її метаболізму (простагландинів, лейкотрієнів). Метилпреднізолон, як і інші глюкокортикоїди, стимулює секрецію соляної кислоти і пепсину в шлунку та може сприяти розвитку виразкової хвороби. Метилпреднізолон має виражену протинабрякову дію, сприяє підвищенню збудливості тканин мозку, знижує поріг судомну активності, та часто застосовується при набряку мозку, у тому числі при черепно-мозкових травмах та менінгітах.[2][3] Метилпреднізолон застосовується як перорально, так і парентерально та ректально[2][3][4], а також внутрішньосуглобово. в плевральну та черевну порожнину, а також субкон'юнктивально[4], для зовнішнього застосування у вигляді мазі метилпреднізолон переважно використовується у формі метилпреднізолону ацепонату.[6][7] При важких формах системних захворювань сполучної тканини застосовується внутрішньовенне введення надвисоких доз метилпреднізолону (пульс-терапія) (найчастіше при системному червоному вовчаку[4], а також при анкілозуючому спондилоартриті[8] та ревматоїдному артриті[9]). Уперше цей спосіб лікування запропоновано у 1976 році саме як введення надвисоких доз метилпреднізолону у хворих з ураженням нирок при системному червоному вовчаку.[10]
Фармакокінетика ред.
Метилпреднізолон при пероральному прийомі швидко та повністю всмоктується у шлунково-кишковому тракті, біодоступність препарату при пероральному застосуванні складає 80—99 %.[11] При пероральному застосуванні максимальна концентрація в крові досягається протягом 1—2 годин після прийому препарату. При внутрішньом'язовому та внутрішньосуглобовому введенні максимальна концентрація в крові досягається протягом 4—8 годин після введення препарату. Метилпреднізолон частково (на 40—90 %) зв'язується з білками плазми крові. Препарат створює високі концентрації у більшості тканин організму. Метилпреднізолон проникає через гематоенцефалічний бар'єр. Препарат проникає через плацентарний бар'єр та виділяється в грудне молоко. Метаболізується метилпреднізолон переважно у печінці, частково у нирках. Виводиться препарат із організму переважно нирками у вигляді неактивних метаболітів, частково виводиться з калом. Період напіввиведення препарату з крові складає 2—4 години[2][3], період напіввиведення із тканин складає 18—36 годин[4], при внутрішньом'язовому введенні період напіввиведення складає 69 годин, а при внутрішньосуглобовому введенні препарат поступає в системний кровообіг із депо протягом 7 діб.[2] Даних за зміну періоду напіввиведення метилпреднізолону при порушеннях функції печінки та нирок немає.
Показання до застосування ред.
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Метилпреднізолон застосовується системно — при важких формах неспецифічного виразкового коліту та хвороби Крона (курсове лікування при загостеннях захворювання), недостатності кори наднирників, негнійному тиреоїдиті, гіперкальціємії спричиненій злоякісною пухлиною, а також із замісною метою — при адреногенітальному синдромі; анафілактичному шоці та інших алергічних реакціях; при системних захворюваннях сполучної тканини — системному червоному вовчаку, системній склеродермії, вузликовому періартеріїті, дерматоміозиті, хворобі Бєхтєрєва, неревматичному міокардиті; синовіїтах, епікондиліті, плечо-лопатковому периартриті, остеоартрозі та остеоартриті, подагрі, псоріатичному артриті; при захворюваннях крові — гострій гемолітичній анемії, інших гемолітичних та гіпопластичних анеміях, лімфогрануломатозі, агранулоцитозі та гранулоцитопенії, тромбоцитопенічній пурпурі, лейкеміях та гострому лейкозі, панмієлопатії, мієломній хворобі; при захворюваннях шкіри — екземі, багатоформній ексудативній еритемі, еритродермії, псоріазі, алопеції, себорейному дерматиті, міхурниці; при захворюваннях дихальної системи — бронхіальній астмі, саркоїдозі, бериліозі, аспіраційній пневмонії, синдромі Лефлера, при раку легень у поєднанні зі специфічною терапією, при туберкульозі легень і туберкульозному менінгіті у поєднанні з протитуберкульозною терапією; трихінельозі з ураженням нервової системи або міокарду; при гострому гломерулонефриті та нефротичному синдромі; гіпоглікеміях; при алергічних захворюваннях — сироватковій хворобі, полінозі, кропив'янці, алергічному риніті, атопічному та контактному дерматиті, токсикодермії, харчовій та медикаментозій алергічній реакції, синдромі Стівенса-Джонсона, набряку Квінке; розсіяному склерозі; при захворюваннях очей — іриті, іридоцикліті, повільних передніх та задніх увеїтах, алергічній виразці рогівки та алергічному кон'юнктивіті, кератиті, хоріоїдиті, невриті зорового нерва, симпатичній офтальмії; набряку мозку; менінгітах; для профілактики реакції відторгнення при трансплантації органів. Для внутрішньосуглобового введення метилпреднізолон застосовується при артрозі та остеоартрозі великих суглобів, ревматоїдному артриті та посттравматичному артриті, гострій подагрі, анкілозуючому спондиліті, бурситі, епікондиліті, псоріатичному артриті. Метилпреднізолон може також вводитись місцево при келоїдних рубцях; локалізованих гіпертрофічних, інфільтративних та запальних вогнищах при плоскому лишаї; псоріатичних бляшках; кільцевидних гранульомах; нейродерміті; дисковидному червоному вовчаку; діабетичному ліпоїдному некробіозі, гніздовій алопеції; кістозних пухлинах апоневрозів або сухожилків.[2][3] Місцево у вигляді мазі метилпреднізолон застосовують при екземі, атопічному дерматиті та нейродерміті.[6]
Побічна дія ред.
Побічна дія метилпреднізолону при нетривалому застосуванні спостерігається рідко, та, на думку частини дослідників, він є найбезпечнішим серед глюкокортикоїдів для системного застосування.[10] При тривалому застосуванні препарату зростає ризик розвитку побічних ефектів препарату, частота яких становить близько 50 % випадків застосування (як і інших глюкокортикоїдів для системного застосування), хоча частота їх менша, ніж при застосуванні преднізолону.[12] При тривалому застосуванні метилпреднізолону можливі наступні побічні ефекти[2][3]:
- Алергічні реакції — рідко (частіше у осіб із медикаментозною алергією в анамнезі) спостерігаються алергічний дерматит, імуносупресія, свербіж шкіри, кропив'янка, синдром Стівенса-Джонсона, набряк Квінке, анафілактичний шок, бронхоспазм.
- З боку шкірних покривів — петехії, синці, екхімози, стрії, потоншення шкіри, гіпер- або гіпопігментація, гірсутизм, вугри, схильність до піодермії, сповільнення процесів регенерації, підвищена пітливість.
- З боку травної системи — можуть спостерігатися нудота, блювання, біль в епігастрії, панкреатит, діарея, стероїдні виразки шлунку та дванадцятипалої кишки, ерозивний езофагіт, кровотечі у шлунково-кишковому тракті, перфорація виразки шлунку або дванадцятипалої кишки, перфорація тонкого або товстого кишечника, метеоризм, гикавка, підвищення апетиту, мелена. Згідно даних тривалих спостережень, побічна дія з боку травної системи спостерігається у 24,4 % хворих, а розвиток стероїдних виразок шлунково-кишкового тракту спостерігається у 3,5—7,5 % випадків.[12]
- З боку нервової системи та органів чуттів —можуть спостерігатися головний біль, запаморочення, підвищення внутрішньочерепного тиску, судоми, катаракта, підвищення внутрішньоочного тиску, трофічні зміни рогівки, екзофтальм, галюцинації, делірій, дезорієнтація, ейфорія, депресія, нервозність, безсоння, парестезії, глаукома, набряк диску зорового нерва. Згідно даних тривалих спостережень, нервово-психічні порушення, як побічна дія лікування глюкокортикоїдами, спостерігається у 4—36 % хворих[12], розвиток катаракти у 15 % хворих при тривалому прийомі глюкокортикоїдів, підвищення внутрішньоочного тиску у 18—36 % хворих при тривалому прийомі глюкокортикоїдних гормонів.[13]
- З боку серцево-судинної системи — при тривалому застосуванні можуть спостерігатися аритмія, тромбози та тромбоемболічні синдроми, некротичний васкуліт, периферичні набряки, серцева недостатність, артеріальна гіпертензія.
- З боку опорно-рухового апарату — при тривалому застосуванні спостерігаються міопатія, остеопороз, розрив сухожиль, атрофія м'язів, асептичний остеонекроз, переломи кісток. За даними клінічних досліджень, частота остеопорозу при застосуванні системних глюкокортикоїдів більше 6 місяців, складає 50 % випадків, а у 30 % випадків тривалого застосування спостерігаються переломи кісток.[14]
- З боку сечовидільної системи — тривалий прийом призводить до ризику виникнення сечокам'яної хвороби.
- З боку ендокринної системи — може спостерігатися порушення толерантності до глюкози, цукровий діабет, порушення менструального циклу, уповільнення росту в дітей, затримка статевого розвитку в дітей, пригнічення гіпофізарно-наднирникової системи, хвороба Кушинга. За даними тривалих спостережень, найчастішою побічною дією глюкокортикоїдів є кушингоїд (до 30 % випадків застосування), часто спостерігається пригнічення функції кори наднирників[12] та розвиток стероїдного діабету (дані про частоту цього ускладнення суперечливі).[12][13]
- Інші побічні ефекти — частіше спостерігаються при тривалому прийомі зниження стійкості до інфекцій, загострення туберкульозу, збільшення маси тіла[12][13], швидка втомлюваність, зменшення об'єму лімфоїдної тканини, порушення менструального циклу.
- Зміни в лабораторних аналізах — при тривалому застосуванні можуть спостерігатись лейкоцитоз, моноцитопенія, лімфопенія, гранулоцитопенія, порушення згортання крові, підвищення рівня активності амінотрансфераз та лужної фосфатази, гіпокаліємія, гіперліпідемія, гіперглікемія, гіпокальціємія, глюкозурія.
- Місцеві реакції — нечасто біль, відчуття припікання у місці введення, атрофія шкіри, стерильні абсцеси, ліпоатрофія, зміна пігментації шкіри в місці введення.
Протипокази ред.
Абсолютними протипоказом для застосування метилпреднізолону є підвищена чутливість до препарату та системні мікози.[2][3] Відносними протипоказами для застосування метилпреднізолону є психози у анамнезі, активний туберкульоз, пептичні виразки шлунку або дванадцятипалої кишки, поствакцинальні стани, важкий остеопороз, оперізуючий герпес. При застосуванні у офтальмології метилпреднізолон протипоказаний при вірусних, бактеріальних та грибкових ураженнях кон'юнктиви; порушенні цілісності епітелію очних яблук; ураження очей при туберкульозі; трахомі; глаукомі. При внутрішньосуглобовому введенні препарат протипоказаний при попередній артропластиці, підвищеній кровоточивості, інфекційно-септичний запальний процес у суглобі або навколо суглоба, вираженому остеопорозі, відсутності запального процесу всередині суглобу, асептичному некрозі суглобових поверхонь, деструкції та деформації суглобових поверхонь, нестабільному суглобі, загальному інфекційному захворюванні, вагітності, дітям до 12 років. шкіри, шкірних проявах сифілісу та туберкульозу; пухлинах шкіри; рожевих та звичайних вуграх.[2][3]
Форми випуску ред.
Метилпреднізолон випускається у вигляді таблеток по 0,002; 0,004; 0,008; 0,016; 0,032 і 0,1 г; 4 % суспензії для ін'єкцій у ампулах по 2 мл; порошку для ін'єкцій у флаконах або ампулах по 0,008; 0,02; 0,04; 0,125; 0,25; 0,5 і 1 г[4][15]; 0,1 % мазі в тубах по 5, 10, 15, 30, 50 і 100 г; 0,1 % крему в тубах по 15, 20, 25, 30, 50 і 100 г; 0,1 % емульсії для зовнішнього застосування в тубах по 20 і 50 г.[6]
Заборона використання у спортсменів ред.
Як і інші глюкокортикоїдні гормони, метилпреднізолон заборонений для використання спортсменами під час змагань для парентерального, перорального та ректального застосування згідно рішення Всесвітнього антидопінгового агентства.[16] Заборона на використання метилпреднізолону місцево у вигляді мазі для спортсменів відсутня.
Примітки ред.
- ↑ Державний реєстр лікарських засобів України. Архів оригіналу за 9 січня 2016. Процитовано 26 листопада 2016.
- ↑ а б в г д е ж и к л м МЕТИЛПРЕДНІЗОЛОН (METHYLPREDNISOLONUM) [Архівовано 27 листопада 2016 у Wayback Machine.]
- ↑ а б в г д е ж и к л METHYLPREDNISOLONE (МЕТИЛПРЕДНИЗОЛОН) [Архівовано 27 листопада 2016 у Wayback Machine.] (рос.)
- ↑ а б в г д е ж "Метилпреднизолон в Справочнике Машковского". Архів " оригіналу за 22 березня 2016. Процитовано 21 квітня 2019. (рос.)
- ↑ Methylprednisolone: licence FDA [Архівовано 13 серпня 2014 у Wayback Machine.] (англ.)
- ↑ а б в "Метилпреднизолона ацепонат в Справочнике Машковского". Архів " оригіналу за 22 березня 2016. Процитовано 21 квітня 2019. (рос.)
- ↑ METHYLPREDNISOLONE ACEPONATE (МЕТИЛПРЕДНИЗОЛОНА АЦЕПОНАТ) [Архівовано 27 листопада 2016 у Wayback Machine.] (рос.)
- ↑ Ортопедичне лікування хворих на анкілозивний спондиліт (хворобу Бєхтєрєва). Архів оригіналу за 18 липня 2014. Процитовано 26 листопада 2016.
- ↑ Ревматоїдний артрит (укр.). lib4.net. Архів оригіналу за 13 травня 2012. Процитовано 13 травня 2012 року.
- ↑ а б Выбор глюкокортикоидного препарата — Глюкокортикоидная терапия в клинической практике. Архів оригіналу за 27 листопада 2016. Процитовано 26 листопада 2016.
- ↑ Methylprednisolone [Архівовано 27 листопада 2016 у Wayback Machine.] (англ.)
- ↑ а б в г д е Побочное действие лекарственных средств, применяемых в аллергологии [Архівовано 4 січня 2015 у Wayback Machine.] (рос.)
- ↑ а б в Архівована копія. Архів оригіналу за 4 січня 2015. Процитовано 26 листопада 2016.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 5 квітня 2016. Процитовано 26 листопада 2016.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Methylprednisolone [Архівовано 27 листопада 2016 у Wayback Machine.] (англ.)
- ↑ The 2011 Prohibited List. Архів оригіналу за 8 серпня 2011. Процитовано 26 листопада 2016. (англ.)
Посилання ред.
- Метилпреднізолон // ФЕ
- Метилпреднізолон: (таб.) |(ін'єкц.) на сайті mozdocs.kiev.ua
- Метилпреднизолон (Methylprednisolonum) описание (рос.)
- Глюкокортикоидные препараты[недоступне посилання]